Kongenitalna eritropoetska porfirija
Gunterova bolest, je urođeni oblik eritropoetske porfirije. Reč porfirija potiče od grčke reči porfura, što "ljubičasti pigment", sugerirajući boju koju mijenja tjelesna tečnost kada osoba ima Gunterovu bolest.[3] To je rijetka, autosomna recesivna[4] urođena greška metabolizma koja utiče na hem, uzrokovana nedostatkom enzima uroporfirinogen-kosintetaza.[5] Izuzetno je rijetka, s prevalencijom koja se procjenjuje na 1/1,000.000 ili manje.[6] Bilo je perioda kada se prije rođenja fetusa pokazalo da Gunterova bolest dovodi do anemije. U blažim slučajevima pacijenti nemaju nikakve simptome, sve dok ne postanu odrasli. Kod Gunterove bolesti, porfirini se akumuliraju u zubima i kostima, a povećana količina je i u plazmi, koštanoj srži, fecesu, crvenim krvnim zrncima i mokraći.[7][8]
| Guntherova bolest (Kongenitalna eritropoetska porfirija) (CEP) (Nedostatak uroporfirinogen III-sintaze) Nedostatak UROS-a[1][2] | |
|---|---|
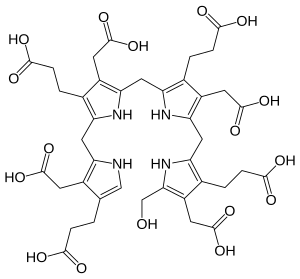 Hidroksimetilbilan, prekursor uroporsirinogena III | |
| Klasifikacija i vanjski resursi | |
| ICD-10 | E80.0 |
| ICD-9 | 277.1 |
| OMIM | 263700 |
| DiseasesDB | 3048 |
| eMedicine | article/1103274 |
| MeSH | D017092 |
Simptomi i znaci
urediIako je ekspresivnost različita u zavisnosti od mutacije odgovorne za smanjenje funkcije enzima, u većini slučajeva ove porfirije prisutna je teška kožna osjetljivost. Procjenjuje se da je 30–40% slučajeva uzrokovano mutacijom C73R, koja smanjuje stabilnost enzima i rezultira < 1% njegove aktivnosti.[9] Izlaganje dugovalnom ultraljubičastom zračenju uzrokuje zadebljanje zahvaćene kože i stvaranje vezikula koja su skloni pucanju i infekcijama; ove sekundarne infekcije, zajedno sa resorpcijom kostiju, mogu dovesti do unakaženosti lica i ekstremiteta izloženih suncu.[10] Enzimska disfunkcija sprečava normalnu proizvodnju hema, a hemolitska anemija je još jedan čest simptom, iako je nedostatak hemolize kod ove bolesti moguć. Porfirini se dodatno akumuliraju u kostima i zubima, što rezultira eritrodoncijom.[10][11] Kada se pojave neočekivani napadi, bol u stomaku, kao i povraćanje i zatvor obično prate napade. Izlaganje sunčevoj svjetlosti može uzrokovati nelagodu i rezultirati stvaranjem plikova, osjećaja vrućine, otoka i kožnog crvenila.[12]
Komplikacije
urediČeste komplikacije su fotomutilacija i anemija ovisna o transfuziji.[10][13] Liver disease is also observed in some cases.[10] Prijavljeno je da su hematološke manifestacije u ranom djetinjstvu loš faktor prognoze.[13]
Uzroci
urediGunterova bolest je uzrokovana mutacijama u genu koji kodira enzim uroporfirinogen IIIsintaza (UROS), koji se nalazi na ljudskoj hromosomskoj sekvenci 10q25.2–xq26.3.[4][14] Poremećaj se nasljeđuje na autosomno recesivan način.[4] To znači da je defektni gen odgovoran za poremećaj i nalazi se na autosomu, a potrebne su dvije kopije defektnog gena (po jedna naslijeđena od svakog roditelja) da bi se rodio potomak s poremećajem. Roditelji osoba sa autosomno recesivnim poremećajem nose jednu kopiju defektnog alela, ali obično ne doživljavaju nikakve znakove ili simptome poremećaja. Kada postoji homozigotna mutacija, uzrokuje defekt uroporfirinogen III-sintaze i uroporfirinogen-kosintaze. Kada enzim uroporfirinogen III-sintaza reaguje normalno, to rezultira stvaranjem izomera III porfirinogena, koji se koristi za formiranje hema. Kada se izomer III-porfirinogen ne stvara zbog slabe proizvodnje uroporfirinogen III-sintaze, tada se stvara izomer I-porfirinogen koji će oksidirati i dati crvenkastu nijansu kože.[15][16]
Dijagnoza
urediPrilikom postavljanja dijagnoze kongenitalne eritroipoetske porfirije (Gunterova bolest) moraju se isključiti drugi oblici porfirija. To uključuje hepatoeritropoetsku porfiriju i rijetke homozigotne varijante aariegatne porfirije, nasljednu koproporfiriju i vaskulopatiju povezanu sa STING-om s početkom u djetinjstvu (SAVI). Blage varijante mogu biti prisutne slično kao porphyria cutanea tarda.
Postoje četiri koraka u postavljanju dijagnoze bilo koje porfirije. Prvo, temeljna anamneza (posebno porodična) i fizički pregledi rade se s posebnom pažnjom na kožu izloženu suncu. Neophodna su biohemijska mjerenja porfirina i prekursora u urinu, izmetu i krvi. Specijalizirane laboratorije pomažu u mjerenju aktivnosti specifičnih enzima na putu sinteze hema i/ili DNK i mutacijskim analizama. U CEP, aktivnost uroporfirinogen III-sintaze (četvrti enzim u biosintetskom putu hema) biva značajno smanjena.
Kod kongenitalne eritropoetske porfirije, aminolavulanska kiselina u urinu i porfobilinogen su tipski normalni. Međutim, razine uroporfirina i koproporfirina imaju tendenciju da budu izrazito povišene, odnosno umjereno povišene, u mokraći više nego u izmetu. Osim toga, nivo fecesnog protoporfirin je obično blago povišen.
U crvenim krvnim zrncima, razine uroporfirina, koproporfirina i protoporfirina su kod svih povišene, što razlikuje ovaj oblik porfirije od ostalih. Konačno, analiza plazme će pokazati povišene nivoe uroporfirina i koproporfirina. Drugi nespecifični, ali korisni dijagnostički tragovi su anamneza kožne fotosenzitivnosti, mjehura, erozija, krasta i ulceracija koje dovode do velikih ožiljaka i deformacija šaka, gubitka obrva, trepavica s teškim oštećenjem hrskavičnih struktura poput nosa, eritrodoncije i različitog stepena zahvaćenosti krvnih ćelija u rasponu od blage hemolitske anemije do intrauterinog hidropsa fetalis.
Liječenje
urediPostoji više načina za liječenje Guntherove bolesti, ali jedna od najvažnijih sktivnosti koju osoba s ovom bolešću može učiniti je ograničiti zlaganje suncu ili potpuno eliminirati izlaganje suncu. Postoje neke kreme za sunčanje koje imaju neželjene efekte, kao što su tropske kreme za sunčanje, ali pokazalo se da druge kreme za sunčanje koje sadrže cink-oksid i titanij-dioksid pružaju zaštitu zbog tih agenasa koji reflektuju svjetlost. Da bi se blokirale talasne dužine ultraljubičastog i vidljivog svjetla i dobila zaštita koja je potrebna pacijentima s Gunterovom bolešću, potrebne su fizičke barijere. Također se savjetuje da pacijenti nose zaštitnu odjeću kako bi zaštitili kožu od sunca. Plastične folije se mogu pričvrstiti na prozore automobila i domove kako bi filtrirale neke od talasnih dužina koje bi mogle oštetiti nečiju kožu koja pati od ove bolesti. Žarulje sa žarnom niti zamjenjuju normalne fluorescentne sijalice. Ove sijalice oslobađaju manje svjetlosti, što sprječava talasne dužine koje emituju "porfirin-uzbudljive" svjetlosti.[17]
Drugi manje korisni tretmani korišteni su za pomoć u liječenju Gunterove bolesti. To uključuje oralni beta-karoten i druge tretmane kao što su aktivni ugalj i holestiramin, koji se koriste za prekid i zaustavljanje reapsorpcije porfirina u tijelu. Razlog zašto su ovi oralni tretmani nerazumni je zato što zahtijevaju izuzetno veliku dozu lijeka i stoga nisu korisni.[17]
Pokazalo se da su transfuzije eritrocita uspješna mjera u smanjenju pojave bolesti pokušavajući sniziti nivoe eritropoeze i cirkulirajućeg porfirina. Nažalost, hronična transfuzija eritrocita može biti izuzetno štetna za organizam i može uzrokovati teške komplikacije.[17]
Za pomoć kod simptoma suhih očiju i vizualne funkcije, može se koristiti lokalno podmazivanje.
Invazivniji način da se pomogne u liječenju Guntherove bolesti bila bi operacija. Brojne su studije koje su potvrdile da je transplantacija koštane srži uspješna.[18] Ovo je nedavno bio novi podsticaj razvoju liječenja Gunterove bolesti, tako da su dugoročni efekti još uvijek bez resursa. Ako pacijent ima infektivnu komplikaciju opasnu po život, za njega više nije relevantna transplantacija koštane srži.
Postoje i izvještaji da je transplantacija matičnih ćelija uspješna kod ograničenog broja učesnika[17]
Eponim
urediPoremećaj je dobio ime po njemačkom ljekaru koji ga je otkrio, Hansu Güntheru (1884-1956).[19]
Također pogledajte
urediReference
uredi- ^ OMIM: 263700
- ^ James, William D.; Berger, Timothy G.; et al. (2006). Andrews' Diseases of the Skin: clinical Dermatology. Saunders Elsevier. str. 526. ISBN 978-0-7216-2921-6.
- ^ King, Michael. "Introduction to Congenital Erythropoietic Porphyria". Medical Biochemistry Page. Pristupljeno 30 November 2012.
- ^ a b c Deybach JC, De Verneuil H, Boulechfar S, Grandchamp B, Nordmann Y (1990). "Point mutations in the uroporphyrinogen III synthase gene in congenital erythropoietic porphyria (Gunther's disease)". Blood. 75 (9): 1763–5. doi:10.1182/blood.V75.9.1763.1763. ISSN 0006-4971. PMID 2331520.
- ^ Robert-Richard E, Moreau-Gaudry F, Lalanne M, et al. (January 2008). "Effective gene therapy of mice with congenital erythropoietic porphyria is facilitated by a survival advantage of corrected erythroid cells". Am. J. Hum. Genet. 82 (1): 113–24. doi:10.1016/j.ajhg.2007.09.007. PMC 2253957. PMID 18179890.
- ^ Thadani, H.; Deacon, A.; Peters, T. (2000). "Diagnosis and management of porphyria". BMJ. 320 (7250): 1647–1651. doi:10.1136/bmj.320.7250.1647. PMC 1127427. PMID 10856069.
- ^ Burzio, Chiara. "Gunther's Disease". Pristupljeno November 28, 2012.
- ^ Gorchein, Abel; Rong Guo; Chang Kee Lim; Ana Raimundo; Humphrey W.H. Pullon; Alastair J. Bellinham (18 January 1999). "Porphyrins in urine, plasma, erythrocytes, bile and faeces in a case of congenital erythropoietic porphyria (Gunther's disease) treated with blood transfusion and iron chelation: lack of benefit from oral charcoal". Biomedical Chromatography. 12 (6): 350–356. doi:10.1002/(SICI)1099-0801(199811/12)12:6<350::AID-BMC761>3.0.CO;2-B. PMID 9861496.
- ^ Fortian, A; González, E; Castaño, D; Falcon-Perez, JM; Millet, O (Apr 15, 2011). "Intracellular rescue of the uroporphyrinogen III synthase activity in enzymes carrying the hotspot mutation C73R". The Journal of Biological Chemistry. 286 (15): 13127–33. doi:10.1074/jbc.m110.205849. PMC 3075659. PMID 21343304.
- ^ a b c d Balwani, M; Desnick, RJ (2012). "The porphyrias: Advances in diagnosis and treatment". Hematology. 2012: 19–27. doi:10.1182/asheducation.v2012.1.19.3795678. PMID 23233556.
- ^ De, AK; Das, K; Sil, A; Joardar, S (Sep 2013). "A Case of Congenital Erythropoietic Porphyria without Hemolysis". Indian Journal of Dermatology. 58 (5): 407. doi:10.4103/0019-5154.117336. PMC 3778801. PMID 24082206.
- ^ Saval, Herrera; Moruno Tirado (24 December 2001). "Congenital erythropoietic porphyria affecting two brothers". British Journal of Dermatology. 141 (3): 547–550. doi:10.1046/j.1365-2133.1999.03057.x. PMID 10583066.
- ^ a b Katugampola, RP; Anstey, AV; Finlay, AY; Whatley, S; Woolf, J; Mason, N; Deybach, JC; Puy, H; Ged, C; de Verneuil, H; Hanneken, S; Minder, E; Schneider-Yin, X; Badminton, MN (Oct 2012). "A management algorithm for congenital erythropoietic porphyria derived from a study of 29 cases". The British Journal of Dermatology. 167 (4): 888–900. doi:10.1111/j.1365-2133.2012.11154.x. PMID 22804244.
- ^ OMIM: 606938
- ^ "Congenital erythropoietic porphyria". New Zealand Dermatological Society. Pristupljeno 28 November 2012.
- ^ Pannier, E; G. Viot; M.C. Aubry; G. Grange; J. Tantau; C. Fallet-Bianco; F. Muller; D. Cabrol (9 December 2002). "Congenital erythropoietic porphyria (Günther's disease): two cases with very early prenatal manifestation and cystic hygroma". Prenatal Diagnosis. 23 (1): 25–30. doi:10.1002/pd.491. PMID 12533808. S2CID 25995061.
- ^ a b c d Hebel, Jeanette (2018-05-24). "Congenital Erythropoietic Porphyria Treatment & Management". Medscape. Pristupljeno 30 November 2012.
- ^ Taibjee, S.M; O.E. Steveson; A. Adullah; C.Y. Tan; P. Darbyshire; C. Moss; H. Goodyear; A. Heargerty; S. Wheatley; M.N. Badminton (18 January 2007). "Allogeneic bone marrow transplantation in a 7-year-old girl with congenital erythropoietic porphyria: a treatment dilemma". British Journal of Dermatology. 156 (3): 567–571. doi:10.1111/j.1365-2133.2006.07699.x. PMID 17300251. S2CID 39733402.
- ^ Madan P, Schaaf CP, Vardhan P, Bhayana S, Chandra P, Anderson KE (2007). "Hans Gunther and his disease". Photodermatol Photoimmunol Photomed. 23 (6): 261–3. doi:10.1111/j.1600-0781.2007.00323.x. PMID 17986065. S2CID 44372076.
Vanjski linkovi
uredi
Kategorija:Geni na hromosomu 10]]